MORBO DI BASEDOW
Il Morbo di Basedow è una forma di ipertiroidismo ovvero una condizione caratterizzata da un aumento dell’attività secretoria di iodotironine da parte della tiroide, associato o no a tireotossicosi (espressione dell’azione tossica delle iodotironine a livello tissutale). Dal punto di vista fisiopatologico, si distinguono (1):
– Sintomi tireogeni: sono riproducibili sperimentalmente con la somministrazione di ormoni tiroidei e tendono a regredire con l’assunzione di tireostatici (ipermetabolismo, sintomatologia cardio-circolatoria, digestiva, muscolare, turbe neuropsichiatriche, aspetti oculo-palpebrali).
– Sintomi extratireogeni: non sono evocabili con la somministrazione di ormoni tiroidei e non risultano suscettibili di correzione con tireostatici (esoftalmo, mixedema pretibiale, acropatia, alcune turbe neuropsichiche).
La malattia di Graves-Basedow è una sindrome caratterizzata da ipertiroidismo e gozzo, talora da oftalmopatia (orbitopatia) e raramente da dermopatia (mixedema pretibiale). I termini “malattia di Graves” e “ipertiroidismo” non sono sinonimi, dal momento che:
– molti soggetti affetti da oftalmopatia di Graves non hanno un ipertiroidismo;
– oltre alla malattia di Graves, sussistono numerose altre cause di ipertiroidismo (gozzo multinodulare tossico, adenoma di Plummer, tiroidite in fase dismissiva, tireopatia da amiodarone, assunzione factitia di ormoni tiroidei, resistenza periferica agli ormoni tiroidei, adenoma ipofisario TSH-secernente) (2).
EPIDEMIOLOGIA
La prevalenza della malattia di Graves è stimata, in UK, intorno all’1.85%. La patologia rende conto del 60-80% di tutti gli ipertiroidismi, con una frequenza nettamente superiore nel sesso femminile ed un picco di incidenza compreso tra i 40 e i 60 anni.
EZIOPATOGENESI
La malattia di Graves è causata dalla presenza di autoanticorpi stimolanti il recettore del TSH (TsAb) che, attivando il recettore, determinano un aumento della sintesi e della secrezione degli ormoni tiroidei e causano pertanto l’insorgenza del gozzo diffuso. E’ stato dimostrato in vitro che i linfociti presenti a livello del tessuto tiroideo producono spontaneamente autoanticorpi, tra cui le TsAb (3). La tiroide risulta pertanto essere il sito di maggiore produzione di anticorpi nei pazienti con tireopatia autoimmune, come dimostrato anche dalla riduzione in circolo del titolo anticorpale dopo trattamento con tireostatici, dopo chirurgica e dopo radioablazione.
TsAb: Circa 50 anni fa, nel siero dei pazienti con morbo di Basedow fu individuato un fattore denominato LATS (long-acting thyroid stimulator), cosiddetto in quanto esercitava uno stimolo sulla tiroide più duraturo di quello del TSH (4). Si è dimostrato in seguito che il LATS è un’immunoglobulina diretta contro il recettore del TSH e che inibisce il legame del TSH sulla membrana del tireocita. Proprio come il TSH, anche il LATS è in grado di attivarne il recettore, stimolando l’adenilato ciclasi, aumentando la captazione di iodio e la sintesi e la secrezione degli ormoni tiroidei, determinando peraltro un aumento del volume della tiroide (5).
Gli anticorpi anti recettore del TSH appartengono alla sottoclasse IgG1 (sono dunque oligoclonali, a differenza degli anticorpi antiTg e antiTPO che sono policlonali), sono specifici per la malattia di Graves e la grande maggior parte dei pazienti affetti presentano dei livelli sierici dosabili di anticorpi quando misurati con metodiche sensibili.
L’infiltrazione linfocitaria e la presenza di anticorpi anti Tg e antiTPO sia nella tiroidite di Hashimoto che nella malattia di Graves confermano l’eziopatogenesi autoimmune di entrambi i disordini. Inoltre, è noto che l’ipertiroidismo da morbo di Basedow può virare a tiroidite di Hashimoto e ipotiroidismo, e viceversa (6, 7). Ulteriore conferma deriva dalla coesistenza, in membri della stessa famiglia, di soggetti affetti da morbo di Basedow e di soggetti affetti da tiroidite cronica autoimmune (8).
Sono stati individuati e proposti diversi fattori che possono predisporre a sviluppare la malattia di Graves, come:
– suscettibilità genetica: correlata al sistema HLA (9);
– infezioni: attraverso meccanismi di mimesi molecolare (es. Yersinia Enterocolitica);
– stress: induce un effetto immunosoppressivo mediato dal cortisolo, che ha come rebound un’iperattività immune;
– steroidi sessuali: la prevalenza è maggiore nelle donne per effetto degli estrogeni, che inducono maggiore reattività autoimmune;
– gravidanza: la malattia di Graves non è comune in gravidanza, poiché l’ipertiroidismo è associato a riduzione della fertilità. Tuttavia, in corso di gravidanza, l’azione sia dei linfociti B che T è ridotta e questa condizione di immunosoppressione può determinare, in rebound, l’insorgenza di tireopatie autoimmuni nel post-partum (10);
– fumo: è un fattore di rischio per la malattia di Graves e aggrava l’oftalmopatia (11, 12, 13) (prenota una visita oculistica);
– farmaci: l’assunzione di iodio e di amiodarone può favorire l’insorgenza della malattia di Graves.
ANATOMIA PATOLOGICA
L’aspetto istologico della ghiandola tiroidea nel morbo di Basedow è caratterizzato da un’iperplasia follicolare, un’irregolare e multifocale infiltrazione linfocitaria e sporadici centri germinativi linfocitari. La maggioranza dei linfociti intratiroidei è costituita da cellule T e la presenza di centri germinativi a cellule B è molto meno costante che nella tiroidite di Hashimoto. Le dimensioni dei tireociti correlano con l’intensità dlel’infiltrato linfocitario, avallando l’ipotesi di una stimolazione cellulare da parte dei linfociti B secernenti TsAb (14).
CLINICA
L’esordio del morbo di Basedow è spesso insidioso: spesso i sintomi sono poco specifici e non è raro che la malattia evolva rapidamente dopo periodi di stress emotivo. La malattia è caratterizzata da nervosismo, irritabilità, insonnia, ipercinesia, tremori, palpitazioni, dispnea da sforzo, fasi di depressione e astenia, dimagrimento, polifagia, alterazioni del ciclo mestruale, diarrea. Rispetto a questa sintomatologia iniziale, molto variabile è l’epoca di comparsa del gozzo e di uno dei segni più caratteristici della malattia, la facies basedowiana. Quest’ultima si caratterizza per l’espressione “ansiosa” del volto, dovuta soprattutto alle alterazioni oculo-palpebrali: esoftalmo, segno di Dalrymple (ampliamento delle rime palpebrali), segno di Stellwag (rarità dell’ammiccamento), segno di Graefe (mancato abbassamento della palpebra superiore nello sguardo verso il basso), edema palpebrale. La malattia si accompagna a labilità emotiva e alterazioni del tono neurovegetativo, come l’improvviso viraggio del colorito cutaneo dal pallido al rosso per lo scarso controllo della motilità vascolare (1).
Tiroide: la ghiandola è caratterizzata dal gozzo diffuso determinato dal processo iperplastico. Si presenta di consistenza parenchimatosa e uniforme. La cute sovrastante manifesta iperestesia (segno di Lian) e vasodilatazione da accentuata reattività vascolare (segno di Maranon o del dermografismo rosso sulla regione tiroidea). All’auscultazione si può percepire un soffio sistolico diffuso (autoctono, cioè udibile anche dove non sono apprezzabili rumori cardiaci), dovuto all’iperaffluso ematico locale dipendente dalla ricca vascolarizzazione della tiroide basedowiana e da alterazioni emodinamiche del circolo.
Alterazioni oculo-palpebrali: La prima distinzione deve essere posta tra la retrazione spastica della palpebra superiore, attribuita principalmente all’ipertonia dell’elevatore della palpebra superiore (correlata aumento del tono simpatico e sensibile al trattamento con tireostatici) e l’esoftalmo vero (uno dei segni dell’oftalmopatia di Graves) determinato dall’aumento di volume dei tessuti retrobulbari e dall’incremento della tensione delle orbite dovuta all’azione collagenotropica di fattori umorali. (Prenota una visita oculistica).
La patogenesi dell’oftalmopatia non è ancora chiara. Il volume sia dei muscoli estrinseci dell’occhio che del tessuto connettivale e adiposo retrorbitario tende ad aumentare a causa dell’infiammazione e dell’accumulo di glicosaminoglicani (GAG), soprattutto di acido ialuronico (15, 16).
La secrezione di GAG da parte dei fibroblasti è indotta da citochine quali il TNF α e l’INF γ , che attivano i linfociti T ed esercitano un ruolo importante nel processo infiammatorio.
Fattori di rischio dell’oftalmopatia sono la suscettibilità genetica, il sesso femminile, il fumo e il tipo di trattamento della malattia di Graves. E’ stato infatti dimostrato che la terapia radiometabolica può comportare un peggioramento dell’oftalmopatia rispetto ai farmaci tireostatici o alla tiroidectomia.
L’esoftalmo si accompagna nei basedowiani alla pigmentazione bruna della cute del volto, soprattutto in sede periorbitaria (segno di Jellineck), da iperemia congiuntivale, specialmente pericheratica e con la disposizione a croce dell’inserzione dei muscoli retti (segno di Topolanski). Turbe della motilità oculare associate: difetto della capacità di convergenza dei globi oculari nella visione ravvicinata (segno di Moebius), movimento oscillatorio del bulbo oculare rilevabile a palpebre chiuse (segno di Inglese), scosse di nistagmo spontaneo (segno di Sattler) e di nistagmo provocato dalla direzione laterale dello sguardo (segno di Sainton), fugace strabismo divergente nel rapido cambiamento di direzione dello sguardo in direzione latero-frontale (segno di Suker). Queste turbe vengono attribuite sia a fenomeni meccanici che alla miopatia tireotossica. L’esoftalmo può presentarsi, seppur raramente, nella più grave forma di esoftalmo maligno, che può compromettere la funzione visiva e determinare complicanze trofiche ed infettive. E’ descritto anche nei soggetti in remissione, dopo ognuna delle modalità terapeutiche. E’ caratterizzato da dolore, lacrimazione, intensa fotofobia. La protrusione oculare è rilevante, con frequente prominenza da un lato, imponente è l’edema orbitario-palpebrale. La mancata chiusura palpebrale favorisce l’isorgenza di cheratiti, fenomeni flogistici, con iperemia e chemosi congiuntivale, distrofie corneali, fino al quadro della panoftalmite. Frequenti i disturbi della motilità oculare (oftalmoplegia esoftalmica). Per una più completa trattazione sul moderno inquadramento diagnostico e sulla terapia dell’oftalmopatia, vedi relativo capitolo su questo sito.
Apparato cardiovascolare: I sintomi cardiocircolatori figurano come le manifestazioni più salienti dell’ipertiroidismo. Sono correlati all’ipertiroxinemia, sia per un’azione diretta su vasi e miocardio che per azione indiretta, mediata dai meccanismi cardiocircolatori secondari alle alterazioni metaboliche e neurovegetative. I segni più importanti della cardiopatia tireotossica sono l’aumento della frequenza cardiaca e della gittata sistolica, la riduzione delle resistenze periferiche da vasodilatazione arteriolo-capillare (con conseguente aumento della pressione differenziale), l’ipervolemia, l’aumento del lavoro cardiaco e del ritorno venoso, la ridotta utilizzazione dell’ossigeno. A questo quadro si accompagnano sintomi soggettivi, come la dispnea e il cardiopalmo, e i disturbi del ritmo. Il disordine più frequente è la fibrillazione atriale, che può presentarsi in forma cronica (più frequente negli anziani e in genere associata a cardiopatia organica) o parossistica (più frequente nei giovani, si presenta anche in assenza di alterazioni anatomiche del cuore). (Prenota una visita cardiologica).
Lo scompenso cardiocircolatorio è un’evenienza rara nei soggetti giovani, soprattutto in assenza di una cardiopatia organica, mentre compare con maggiore frequenza negli anziani e negli ipertiroidismi di vecchia data.
Sintomatologia neuropsichica e muscolare: E’ caratterizzata da uno stato d’ansia, di irrequietezza psicomotoria, iperemotività, labilità neuropsichica e insonnia. Segno caratteristico è il tremore, soprattutto a carico degli arti, particolarmente evidente a braccia protese e divaricate, facilmente distinguibili dagli altri tremori patologici (Parkinson, senili, nevrotici) per il carattere di fini tremori. I riflessi cutanei e tendinei sono esaltati. Frequenti, soprattutto nel sesso femminile, sono i sintomi psicotici a carattere fobico. Alterazioni del trofismo e della forza muscolare sono di riscontro pressoché costante in tutte le sindromi ipertiroidee. Le masse muscolari sono in genere ipertrofiche, anche se in alcuni distretti appaiono pseudoipertrofiche per effetto dell’imbibizione tissutale e di degenerazione grassa. Altre alterazioni si accompagnano frequentemente: astenia, adinamia, facile affaticabilità. La sofferenza può essere sistemica ma in genere i distretti preferenzialmente colpiti sono il cingolo scapolare, pelvico, degli arti inferiori e i piccoli muscoli della mano. (Prenota una visita neurologica).
Cute: E’ sottile, calda, iperidrosica, soggetta a turbe vasomotorie con arrossamento a macchie in corrispondenza di viso, collo, petto. Caratteristica degli ipertiroidei è la minore tolleranza al caldo, con scarsa adattabilità alle elevate temperature. Il c.d. mixedema pretibiale (dermopatia infiltrativa) è una dermopatia che insorge circa nel 5% dei pazienti con malattia di Graves e si accompagna in genere all’esoftalmo (16). Interessa la superficie infero-laterale degli arti inferiori ed è caratterizzata da un aspetto della cute “a buccia d’arancia”, edematoso, fino all’evoluzione in placche papulose e formazioni nodulari. Tende ad instaurarsi nell’arco di diversi mesi e, se in alcuni casi può andare incontro a remissione spontanea, in altri può peggiorare evolvendo sino alla franca elefantiasi, in associazione ad elevati livelli sierici di TsAb. Insorge più frequentemente nella fase di remissione terapeutica.
Ossa: L’aumentato turnover osseo e il ridotto assorbimento intestinale di calcio giustificano l’insorgenza di osteoporosi in corso di ipertiroidismo, attualmente disgnosticabile con nuove metodiche che non prevedono l’uso di radiazioni (Densitometria Ossea REMS). Raro sintomo extratireogeno del Basedow è l’acropachia tireotossica (osteoartropatia ipertrofica) caratterizzata da ippocratismo digitale a livello di mani e piedi.
Apparato digerente: I disturbi gastro-enterici sono frequenti, anche se è raro che assumano spiccata salienza nel contesto clinico generale. L’appetito è esaltato e può compensare variamente l’abituale progressivo dimagrimento. Frequente è la scialorrea, caratteristica la diarrea da ipertono ed iperperistaltismo. Nelle forme gravi e protratte di ipertiroidismo si possono evidenziare segni di sofferenza epatica (utile documentazione di laboratorio prima della terapia per evitare erronee interpretazioni causali con i farmaci tireostatici). (Prenota una visita gastroenterologica).
Disfunzioni metaboliche ed endocrine: Il dimagrimento da aumento del metabolismo basale è un sintomo presente nella maggior parte dei casi di ipertiroidismo. L’assetto metabolico è caratterizzato da un elevato livello di HDL con bassi valori di colesterolo totale ed intolleranza glucidica. La patogenesi autoimmune della malattia rende conto della possibile associazione con altri disturbi endocrini autoimmuni (diabete mellito, malattia di Addison). Le alterazioni più frequenti a livello endocrino sono quelle della sfera genitale femminile, con turbe del ciclo mestruale (oligo-amenorrea), riduzione del potenziale di fertilità, aumento dell’incidenza di aborti spontanei. (Prenota una visita endocrinologica).
DIAGNOSI
La diagnosi di morbo di Basedow deriva dal raffronto del quadro clinico con gli esami di laboratorio e strumentali. In pazienti con forme di ipertiroidismo subclinico, la sintomatologia può essere più sfumata ed interessare pochi organi e sistemi. Segni e sintomi isolati che devono indurre un sospetto di ipertiroidismo sono la perdita di peso, l’insorgenza di fibrillazione atriale, la presenza di miopatia e di alterazioni del ciclo mestruale nelle donne. Si calcola che l’ipertiroidismo sublinico, inteso come normali livelli di FT3 ed FT4 con valori soppressi di TSH, sia associato ad un aumento di circa 3 volte dell’insorgenza di fibrillazione atriale negli anziani e sia responsabile dal 3 al 13% delle fibrillazioni atriali neodiagnosticate (16,17).
Altre condizioni che suggeriscono l’ipotesi di ipertiroidismo sono l’osteoporosi, l’ipercalcemia, lo scompenso cardiaco, extrasistoli atriali, dispnea, peggioramento del controllo glicemico in pazienti diabetici. La malattia di Graves si accompagna al reperto obiettivo di gozzo diffuso e, in circa il 40% dei casi, ad oftalmopatia. (Prenota una visita oculistica).
La diagnosi di ipertiroidismo è confermata dal rilievo laboratoristico di un eccesso di ormoni tiroidei. Il riscontro di valori di TSH adeguatamente soppressi è utile nell’escludere l’ipertiroidismo con inappropriata secrezione di TSH, dovuto a resistenza periferica agli ormoni tiroidei o, molto più raramente, ad adenomi ipofisari TSH-secernenti.
La maggior parte dei pazienti con morbo di Basedow presenta un aumento sierico di FT3 superiore all’FT4, dovuto sia ad un’eccessiva produzione e secrezione ghiandolare di triiodiotironina che ad un aumento della conversione extratiroidea di T4 in T3 (T3 tossicosi). Questo quadro di laboratorio si differenzia dall’ipertiroidismo indotto da amiodarone, in cui prevale una T4 tossicosi da ridotta conversione periferica.
Il quadro di laboratorio si completa con il dosaggio degli anticorpi anti recettore del TSH (TsAb), che nella grande maggioranza dei casi, risultano elevati. Altri indici biochimici caratteristici sono l’aumento dell’SHBG, la riduzione della colesterolemia e la positività degli anticorpi antiTG e antiTPO.
La scintigrafia tiroidea con curva di captazione, che evidenzia un aumento diffuso della captazione del 131I, è utile nella diagnosi differenziale con altre forme di ipertiroidismo, come la fase di dismissione della tiroidite cronica (“hashitossicosi”) e della tiroidite subacuta, tipicamente a bassa captazione. La corretta esecuzione della scintigrafia deve contemplare un adeguato wash-out farmacologico da sostanze iodate (sale iodato, Iodosan, mezzi di contrasto iodati, amiodarone, alcune creme cosmetiche ed alcune tinture per capelli) che possono interferire riducendo la captazione tiroidea del tracciante.
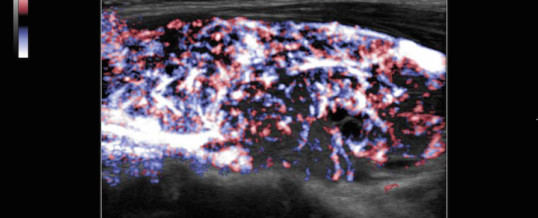
L’ecografia tiroidea conferma l’iperplasia ghiandolare (gozzo diffuso) ed il completamento con power-doppler documenta un aumento della vascolarizzazione che abitualmente determina il caratteristico quadro di “inferno tiroideo”. (Prenota un ecocolordoppler tiroideo).
TERAPIA
Il fondamento terapeutico della morbo di Basedow è la riduzione dell’attività ormonale, che può essere attuata con tre possibili strategie: farmaci, chirurgia, radioiodio. Dal momento che la malattia, a base autoimmunitaria, ha fasi spontanee di remissione, sembra logico preferire, almeno inizialmente, la terapia medica con tionamidi che non comporta irreversibili alterazioni della tiroide e che sembra interferire favorevolmente con i meccanismi patogenetici dell’affezione (20, 21 ,22 ,23 ,24).
Misure generali, finchè l’ipertiroidismo non è corretto, sono:
– evitare attività fisica intensa; riposo a letto nei casi gravi;
– dieta ipercalorica, iperproteica, ipervitaminica; evitare fumo e caffè; evitare il sale iodato o altre fonti di supplementazione di iodio (alcuni integratori, dentifrici, collutori);
– sedazione, se necessaria, con benzodiazepine;
– trattamento della tachicardia o aritmie (beta-bloccanti o, se controindicati, verapamil) e dell’insufficienza congestizia (diuretici e digitale), quando presenti.
Terapia medica dell’ipertiroidismo. E’ considerata di scelta come terapia di prima istanza e talora definitiva specie in età giovanile. Altre indicazioni sono: la preparazione alla terapia chirurgica o con radioiodio; la gravidanza (usando dosi ridotte e con cautela, v. dopo); il rischio chirurgico elevato; in caso di recidiva dopo terapia chirurgica considerare la terapia medica sine die in alternativa al radioiodio (di norma preferito). (Prenota una visita endocrinologica).
Tionamidi (o tiouree) Inibiscono la sintesi dell’ormone, non la liberazione di quello preformato per cui l’effetto terapeutico si manifesta dopo 1-2 settimane dall’inizio della cura. Meccanismo d’azione: immunosoppressione diretta o più probabilmente indiretta, attraverso la modulazione dell’attività dei tireociti e la conseguente inibizione dell’interazione tireocita-immunocita.
Posologia: nel m. di Basedow, iniziare con dosi d’attacco (v. sotto) e dopo 4-6 settimane (o anche prima al manifestarsi dell’effetto del farmaco) passare gradualmente alle dosi di mantenimento, regolandosi clinicamente e con i dosaggi ormonali . La durata della terapia è empirica ma è abitualmente protratta per 1-2 anni durante i quali vanno programmati frequenti controlli clinici ed ormonali per gli adeguamenti posologici. Il successo a distanza (guarigione definitiva senza recidive) varia fra 1/3 e 1/2 dei casi. In caso di recidiva, si può tentare un nuovo ciclo di trattamento. Occasionalmente, in pazienti con recidive che rifiutano un trattamento definitivo (chirurgico o con radioiodio), una terapia con tionamidi a basse dosi può essere continuata indefinitamente.
Non esistono sicuri elementi predittivi del risultato della terapia o indicativi del tempo più adatto per la sospensione. Le recidive si hanno comunque con maggior frequenza nei casi di grave ipertiroidismo con voluminoso gozzo persistentemente ipervascolarizzato al colordoppler, alti livelli iniziali di tireoglobulina, alti titoli di anticorpi anti TSH-recettore alla fine della terapia. I pazienti con elevati titoli di anticorpi anti TPO sono viceversa a maggior rischio di sviluppare un ipotiroidismo a distanza. In ogni caso è obbligatorio un periodico controllo dopo la sospensione del trattamento. Alcuni protocolli, meno usati in Italia, prevedono cicli di trattamento di più breve durata (maggior rischio di recidiva).
L’associazione di l-tiroxina a più elevate dosi di mantenimento di tionamidi non ha mostrato vantaggi.
Le tionamidi sono ben assorbite, traversano la placenta e sono secrete solo in piccola quantità nel latte.
Effetti collaterali: granulocitopenia; agranulocitosi (spesso reversibile) ad esordio brusco (frequenza 1/500: in qualunque caso di febbre specialmente se con faringodinia e/o ulcerazioni buccali sospendere cautelativamente il farmaco e riprenderlo solo dopo verifica dei leucociti); rashes cutanei, febbre, epatopatia (sospendere o sostituire con altra tionamide).
– propiltiouracile (PTU) (Propycil cps 50 mg, non in vendita in Italia); attacco: 200-300 (talvolta fino a 500) mg/die per os in 3-4 dosi; mantenimento: 50-150 mg/die in 1-3 dosi. Agisce anche inibendo la conversione periferica da T4 a T3 ed è considerato di scelta nelle T3-tossicosi; è inoltre preferibile in gravidanza e in allattamento perchè attraversa di meno la placenta e si trova in minor concentrazione nel latte materno.
– metimazolo (MTM) (Tapazole cpr 5 mg): attacco 20-30 (talora fino a 50) mg/die per os in 2-4 dosi; mantenimento 5-15 mg/die in 1-3 dosi. Ha effetto più prolungato (24 ore);
– Beta-bloccanti: Propranololo (Inderal 40 cpr, 10 mg 3-4 volte al dì aumentando fino a 80-120 mg/die se necessario), atenololo (Tenormin, Atenol, Seles Beta cpr 100mg, 25-50 mg in monosomministrazione), metoprolo (Lopresor, Seloken cpr 100 mg, 50 mg 2 volte al dì). Sono in grado di controllare le manifestazioni periferiche dell’ipertiroidismo mediate dalle catecolamine, quali tachicardia, aritmie, tremore, sudorazione, nervosismo, fino a che si manifesta l’effetto dei tireostatici. Il propranololo riduce la conversione periferica da T4 a T3. Sono indicati anche nella preparazione all’intervento chirurgico e nella crisi tireotossica.
– Carbonato di litio (Carbolithium cpr 150, 300 mg)
Blocca la sintesi e la liberazione di ormone, tuttavia è raramente indicato per i suoi effetti collaterali. E’ stato però osservato che, somministrato in associazione al radioiodio, migliora i risultati della terapia radiometabolica.
– Perclorato di potassio (Pertiroid cpr 200 mg). Agisce competitivamente con lo iodio a livello della membrana dei tireociti. Trova indicazione nell’ipertiroidismo da amiodarone, alla dose di 800-1000 mg/die in dosi refratte per 40-60 gg. Può essere associato in questi casi alla terapia con tionamidi o steroidea.
-Iodio inorganico. Viene utilizzato essenzialmente in due indicazioni:
1) preparazione alla tiroidectomia nel m. di Basedow
2) crisi tireotossica
Viene somministrato di norma come soluzione iodo-iodurata (Soluzione di Lugol cd forte: sol. al 5% di iodio molecolare e al 10% di ioduro di potassio; 1 gtt = circa 8 mg di iodio). L’uso degli agenti iodati di contrasto radiografico è limitato ai casi più gravi di crisi tireotossica. Effetti dello iodio:
1) inibisce rapidamente la liberazione di ormone, ma in modo incompleto e transitorio (circa 3 settimane);
2) aumenta le riserve di ormone ritardando l’effetto delle tionamidi se somministrate successivamente;
3) indurisce la ghiandola e ne riduce la vascolarizzazione facilitando la chirurgia. Se usato come unico agente la ghiandola può sfuggire al controllo (aggravamento dell’ipertiroidismo) nel caso che l’intervento chirurgico venga dilazionato.
Terapia chirurgica (tiroidectomia totale o quasi-totale). Va evitato nei cardiopatici o comunque se il rischio operatorio è molto aumentato.
Indicazioni più comunemente accettate: gozzo tossico di grandi dimensioni; sospetto di neoplasia associata, recidiva dopo terapia medica o intolleranza o inosservanza della stessa; gravidanza (nel 2° trim. in caso di gozzo molto voluminoso o sospetto di neoplasia o grave ipertiroidismo mal controllato dalle tionamidi). (Prenota una visita chirurgica).
Preparazione all’intervento: raggiungere l’eutiroidismo prima dell’intervento per limitare i rischi di crisi tireotossiche infra o postoperatorie. Il protocollo preparatorio più sicuro e comunemente usato prevede l’uso di una tionamide a dosi piene (vedi) per circa 6 settimane e comunque fino ad ottenere l’eutiroidismo, associando iodio (Soluzione di Lugol cd forte 5-15 gtt/die per os) nei 10-15 gg prima dell’intervento.
Complicanze dell’intervento: 1) ipoparatiroidismo (possibili crisi ipocalcemiche) transitorio o permanente; 2) ipotiroidismo (va considerata una conseguenza più che una complicanza); 3) persistenza o recidiva di ipertiroidismo (specie nel raro caso di “nodulo recidivo del polo superiore”); 4) danno del nervo ricorrente con disfonia (non frequente in mani esperte).
Terapia con radioiodio. Agisce distruggendo funzionalmente il tessuto. Non è dimostrato rischio di carcinogenesi. Non va utilizzato in gravidanza (test di gravidanza subito prima della terapia nelle donne fertili). L’irradiazione delle ovaie è bassa e non c’è rischio per la fertilità. Gravidanze consentite già dopo 6 mesi dalla terapia senza rischio teratogeno dimostrato. Da non usare nei bambini (esistono però pareri differenti, JCEM 60:1019,1985). Riportato un aumentato rischio di aggravamento dell’oftalmopatia basedowiana. Indicazioni elettive: anziani o soggetti a rischio chirurgico, recidive dopo altra terapia. Usato spesso anche in giovani adulti nel gozzo tossico diffuso o nodulare (multinodulare o adenoma) di modeste dimensioni. La dose di 131I da somministrare viene abitualmente calcolata sulla base del volume ghiandolare e della iodocaptazione a 24 ore. I pazienti con adenoma tossico o gozzo multinodulare ricevono dosi proporzionalmente più alte rispetto a quelli con gozzo diffuso (12-30 mCi vs 4-15 mCi). In alcuni centri si preferisce somministrare dosi “fisse” di radioiodio (8-10 mCi nel m. di Basedow). In caso di precedente trattamento con iodio, questo va sospeso almeno 2 settimane prima del radioiodio. L’effetto dello 131I si manifesta a distanza (2 mesi o più). Al momento della somministrazione, il paziente deve essere preferibilmente in uno stato di eutiroidismo, per prevenire crisi tireotossiche possibili dopo 7-14 giorni, per rilascio massivo di ormone. Quindi è buona regola, specie in pazienti anziani e cardiopatici, usare preventivamente dosi adeguate di tionamidi sospendendole solo nei 3- 4 giorni prima della terapia radiometabolica (per consentire un adeguato uptake) e riprendendole 3-4 giorni dopo. Utile associare il propranololo. La tionamide può essere gradualmente sospesa quando si manifesta l’effetto della terapia (pertanto all’inizio il controllo di laboratorio deve essere mensile per valutare l’efficacia del radioiodio). In caso di persistente ipertiroidismo, si può somministrare una seconda dose di 131I (non prima di 6 mesi dalla precedente). La complicanza più frequente è comunque l’ipotiroidismo (più spesso nel morbo di Basedow) anche a distanza. Necessario perciò monitoraggio a lungo termine ed eventuale instaurazione della terapia tiroxinica. (Prenota una visita endocrinologica).
CRISI TIREOTOSSICA
La crisi tireotossica è un’emergenza, di spontanea insorgenza o scatenata da ogni tipo di stress:
– bloccare l’ormone a tutti i livelli, con:
– propiltiouracile (sintesi e conversione periferica) 200-300 mg ogni 6 ore per os;
– iodio inorganico (dismissione): liquido di Lugol 15-30 gtt/die o più per os in 3 somministrazioni. Gli agenti iodati di contrasto radiografico, sodio ipodato (Oragrafin) ed acido iopanoico (Cistobil cpr 500 mg) sono potenti inibitori, oltre che della dismissione, anche della conversione periferica da T4 e T3. Alla dose media di 1 g/dì x os determinano, in 24-48 ore una critica caduta dei livelli di T3.
– propranololo (effetti adrenergici) 1-2 mg e.v. lentamente (in 10 min.) sotto controllo ECG, eventualmente ripetibili; per os: 80- 240 mg/die;
– plasmaferesi (rimozione degli ormoni circolanti) in casi gravi e ove possibile.
– cortisonici (inibizione degli effetti periferici) e.v. a elevate dosi (idrocortisone 300-400 mg/die o equivalenti).
– mantenimento delle funzioni vitali:
– terapia della disidratazione, squilibrio elettrolitico, shock ipovolemico e/o cardiogeno (vedi), insufficienza respiratoria;
– controllo dell’iperpiressia con antipiretici e materassino termico;
– alimentazione parenterale ipervitaminica.
MORBO DI GRAVES IN GRAVIDANZA
Sebbene le malattie autoimmuni della tiroide siano statisticamente correlate ad una riduzione della fertilità, l’insorgenza del morbo di Basedow in gravidanza comporta ad un aumento del rischio materno e fetale. Il sospetto clinico di malattia di Graves in gravidanza deve essere indotto da un’anamnesi positiva per storia di ipertiroidismo o di tireopatie autoimmuni, dalla presenza di sintomi/segni specifici dell’ipertiroidismo (perdita di peso, cardiopalmo, stanchezza muscolare prossimale, labilità emotiva, prurito) e dall’accentuazione dei normali sintomi della gravidanza (ipersudorazione, intolleranza al caldo, affaticabilità). All’esame obiettivo, è suggestiva una frequenza cardiaca superiore a 100 bpm e il rilievo del gozzo, soprattutto in aree a sufficiente apporto iodico.
Un ipertiroidismo non adeguatamente trattato in gravidanza correla con l’aumento dell’incidenza di aborto, parto prematuro, basso peso alla nascita, mortalità perinatale, pre-eclampsia e insufficienza cardiaca. Uno studio effettuato nel 1962 ha valutato l’esito della gravidanza in un gruppo di donne giapponesi con malattia di Graves adeguatamente trattata con tionamidi, rilevando un normale peso fetale alla nascita, nessun aumento di complicanze ostetriche e anomalie fetali, nessun caso di “aplasia cutis” ma un’incidenza di disfunzione tiroidea neonatale intorno al 16.5%.
Le linee guida della malattia di Graves in gravidanza possono essere riassunte nei seguenti punti:
1.Necessità di un monitoraggio mensile di: frequenza cardiaca, peso corporeo, FT3, FT4 e TSH.
2.Considerare parallelamente la salute fetale (frequenza cardiaca fetale, crescita fetale e gozzo con US).
3.Uso delle dosi minime di tireostatici per mantenere la paziente in lieve ipertiroidismo (max 300 mg di PTU o 20 mg di MTM).
4.L’obiettivo non è normalizzare il TSH , ma mantenerlo tra 0.1 e 0.4 mUI/L; sono accettabili anche livelli più bassi se il controllo clinico è soddisfacente.
5.Il PTU è generalmente preferibile al MTM ma possono essere utilizzati entrambi.
6.Benchè 100-200 mg/die di PTU possano interferire sulla funzione tiroidea fetale, dosi sino a 300 mg/die sono utilizzate senza danni permanenti.
7.Lo Iodio non deve essere usato durante la gravidanza eccetto che nella preparazione alla chirurgia.
8. Le indicazioni alla chirurgica sono:
• scarsa compliance per la terapia medica;
• inadeguato controllo clinico dell’ipertiroidismo materno nonostante alte dosi di PTU (>300 mg) o di MTM (>20 mg);
• riscontro di ipotiroidismo fetale (ritardata età ossea, bradicardia) in corso della terapia tireostatica necessaria per il controllo clinico materno.
9.Generalmente la dose di tireostatici può essere ridotta dopo il primo trimestre e spesso interrotta durante il terzo trimestre.
10.I farmaci tireostatici dovranno essere spesso reinstaurati o incrementati dopo il parto.
FARMACI TIREOSTATICI E ALLATTAMENTO
L’allattamento in corso di terapia con PTU o MTM è sicuro. La funzionalità tiroidea neonatale si è dimostrata inalterata con dosi terapeutiche di PTU fino a 750 mg/die e di MTM fino a 20 mg/die.
Il PTU è preferibile perché si concentra meno nel latte materno (la concentrazione di PTU nel latte materno è ~ 10% della concentrazione nel siero).
Va considerata la possibilità teorica di reazioni allergiche neonatali alle tionamidi (rash, agranulocitosi).
Prof. Salvatore M. Corsello
Dott.ssa Rosa Maria Paragliola
Bibliografia
1. E. Pasargiklian, A. Barbarino. “Malattie della tiroide” in “Trattato di Medicina Interna” di U. Teodori. Società Editrice Universo. 1980.
2. Graves, RJ. Newly observed affection of the thyroid. London Medical and Surgical Journal 1835; 7:515.
3. Machlan, SM, Pegg, CA, Atherton, MC, et al. TSH receptor antibody synthesis by thyroid lymphocytes. Clin Endocrinol (Oxf) 1986; 24:223.
4. Adams, DD, Purves, HD. Abnormal responses in the assay of thyrotropin. Proceedings of the University of Otago Medical School 1956; 34:11.
5. Rees Smith, B, McLachlan, SM, Furmaniak, J. Autoantibodies to the thyrotropin receptor. Endocr Rev 1988; 9:106.
6. Tamai, H, Kasagi, K, Takaichi, Y, et al. Development of spontaneous hypothyroidism in patients with Graves’ disease treated with antithyroidal drugs: clinical, immunological, and histological findings in 26 patients. J Clin Endocrinol Metab 1989; 69:49.
7. Takasu, N, Yamada, T, Sato, A, et al. Graves’ disease following hypothyroidism due to Hashimoto’s disease: studies of eight cases. Clin Endocrinol (Oxf) 1990; 33:687.
8.Tamai, H, Ohsako, N, Takeno, K, et al. Changes in thyroid function in euthyroid subjects with a family history of Graves’ disease: a follow-up study of 69 patients. J Clin Endocrinol Metab 1980; 51:1123.
9. Stenszky, V, Kozma, L, Balazs, C, et al. The genetics of Graves’ disease: HLA and disease susceptibility. J Clin Endocrinol Metab 1985; 61:735.
10. Jansson, R, Dahlberg, PA, Winsa, B, et al. The postpartum period constitutes an important risk for the development of clinical Graves’ disease in young women. Acta Endocrinol (Copenh) 1987; 116:321.
11. Bartalena, L, Martino, E, Marcocci, C, et al. More on smoking habits and Graves’ ophthalmopathy. J Endocrinol Invest 1989; 12:733.
12. Prummel, MF, Wiersinga, WM. Smoking and risk of Graves’ disease. JAMA 1993; 269:479.
13. Holm, IA, Manson, JE, Michels, KB, et al. Smoking and other lifestyle factors and the risk of Graves’ hyperthyroidism. Arch Intern Med 2005; 165:1606.
14. Pachke, R, Bruckner, N, Eck, T, et al. Regional stimulation of thyroid epithelial cells in Graves’ disease by lymphocytic aggregates and plasma cells. Acta Endocrinol (Copenh) 1991; 125:459.
15. Fatourechi, V, Fransway, AF. Dermopathy of Graves’ disease (pretibial myxedema). Medicine 1994; 73:1.
16. Krahn, AD, Klein, GJ, Kerr, CR. How useful is thyroid function testing in patients with recent-onset atrial fibrillation?. Arch Intern Med 1996; 156:2221.
17. Auer, J, Scheibner, P, Mische, T, et al. Subclinical hyperthyroidism as a risk factor for atrial fibrillation.Am Heart J 2001;142:838.
18. R. Pasquali. Ipertiroidismo e tireotossicosi. (sul Web).
19. S. Pignata. Ecografia ed ecocolordoppler nella diagnostica dell’ipertiroidismo. (sul Web).
20. SM Corsello. Endocrinologia in “Manuale di terapia medico-chirurgica” di D. Gui et al., CIC Edizioni Internazionali 2004
21. S.M. Corsello e M.G. Migneco Clinical and laboratory evaluation of hyperthyroidism Acta Medica Romana 36: 447-453, 1998
22. S.M.Corsello, M.G. Migneco, R.M. Lovicu. Medical therapy of benign thyroid diseases. RAYS 24 (2): 315-330, 1999.
23. G.Papi, C. Carapezzi , S.M. Corsello The management of thyrotoxicosis: a schematic approach. Minerva Endocrinol.27(2):119-26,2002
24. Mitsuda N. Risk factors for developmental disorders in infants born to women with Graves disease. Obstet Gynecol, 1992 Sep; 80(3 Pt 1):359-64.
GIU
2011
