CARCINOMA PAPILLARE DELLA TIROIDE
Il carcinoma papillare della tiroide si riscontra solo in una bassissima percentuale di noduli tiroidei rappresentando circa lo 0.3% di tutti i noduli.
Il carcinoma papillare della tiroide (detto anche carcinoma papillifero) è il tumore tiroideo più frequente rappresentando circa l’80% delle neoplasie tiroidee.
Fortunatamente, tuttavia, oltre ad essere il più frequente, il carcinoma papillare è anche quello con prognosi migliore, soprattutto se al momento della diagnosi non sono presenti metastasi.
CAUSE
Come per tutti i tumori tiroidei la causa del carcinoma papillare della tiroide è sconosciuta. Tuttavia esistono dei fattori di rischio per lo sviluppo del tumore della tiroide (radiazioni ionizzanti, carenza iodica, autoimmunità, familiarità).
La mutazione del gene BRAF ed il riarrangiamento RET/PTC rappresentano le alterazioni geniche che più frequentemente si associano al carcinoma papillare della tiroide. (Prenota un’analisi genetica del BRAF).
ANATOMIA PATOLOGICA
Dal punto di vista istologico il carcinoma papillare della tiroide è spesso privo di capsula e multifocale (ovvero interessa contemporaneamente punti diversi della tiroide) e diffonde soprattutto per via linfonodale. Si caratterizza per la presenza di papille, corpi psammomatosi, pseudoinclusi e di nuclei ingranditi con contorno irregolare ed un’incisura centrale (figura).
Oltre alla forma classica, il carcinoma papillare può presentare alcune varianti (capsulata, follicolare, diffusa sclerosante, a cellule alte).
QUADRO CLINICO
Nel caso del carcinoma papillifero tiroideo il tumore è quasi sempre asintomatico.
Solo nelle forme più avanzate o nelle forme indifferenziate vi possono essere segni clinici di compressione o infiltrazione chiaramente sospetti per tumore come la difficoltà a parlare (disfonia), a deglutire (disfagia) o a respirare (dispnea).
Dal punto di vista obbiettivo, il nodulo tumorale può presentare una maggiore durezza e margini irregolari, può essere poco mobile ed è solitamente non dolente. La presenza di linfonodi laterocervicali duri e indolenti, invece, va sempre considerata sospetta per carcinoma papillare della tiroide.
Come detto precedentemente il carcinoma papillare della tiroide costituisce circa l’80% delle neoplasie tiroidee e dà metastasi linfonodali con localizzazione limitata, spesso per lungo tempo, ai soli linfonodi del collo; solo successivamente il tumore metastatizza fuori dal collo. Per questo motivo, nel 30% dei casi, il carcinoma papillare della tiroide può presentare metastasi linfonodali già al momento della diagnosi.
Tuttavia, oltre ad essere il più frequente, il carcinoma papillifero è fortunatamente anche quello con prognosi migliore, soprattutto se non sono presenti metastasi al momento della diagnosi. (Prenota una visita endocrinologica).
DIAGNOSI
Come per tutti i tumori tiroidei non è assolutamente possibile effettuare la diagnosi di tumore papillare della tiroide solo con gli esami del sangue (ormoni tiroidei, TSH, tireoglobulina) in quanto questi risultano quasi sempre nella norma.
I pazienti con carcinoma papillare della tiroide, infatti, hanno spesso esami del sangue assolutamente normali.
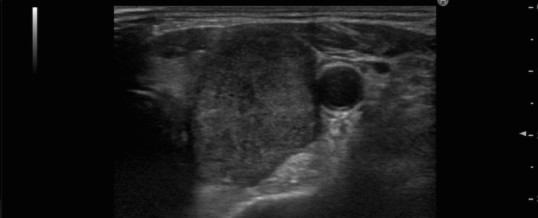
Pertanto gli esami più importanti nella diagnosi del tumore papillare sono l’ecografia e l’agoaspirato tiroideo.
L’ecografia tiroidea, infatti, permette la stima delle dimensioni e delle principali caratteristiche del nodulo tiroideo. Alcune di queste caratteristiche (ipoecogenicità, disomogeneità, irregolarità dei margini, vascolarizzazione intranodulare), soprattutto se associate, possono orientare decisamente verso la diagnosi di tumore papillare della tiroide soprattutto in presenza di franche metastasi linfonodali. Tuttavia, per una diagnosi certa, è necessario l’agoaspirato del nodulo sospetto. (Prenota una’ecografia tiroidea).
L’agoaspirato tiroideo (Fine Needle Aspiration, FNA) è una metodica minimamente invasiva che consente una diagnosi certa e sicura del tumore tiroideo. Il razionale dell’agoaspirato tiroideo consiste nel prelevare alcune cellule tiroidee contenute nel nodulo per studiarne le caratteristiche e capire se presentano le caratteristiche tipiche del carcinoma papillare (papille, corpi psammomatosi, pseudoinclusi, nuclei con incisione). (Prenota un agoaspirato tiroideo).
La scintigrafia tiroidea, invece, non ha alcun ruolo nella diagnosi del tumore papillare della tiroide mentre la genetica molecolare sembra poter giocare un ruolo importante nella diagnostica del prossimo futuro.
TERAPIA
La terapia del carcinoma papillare della tiroide è l’asportazione di tutta la tiroide (tiroidectomia totale).
L’asportazione di un solo lobo tiroideo o peggio ancora del solo nodulo tumorale è da sconsigliare in quanto la presenza di tessuto tiroideo normale residuo: a) impedisce la visualizzazione di eventuali metastasi con la scintigrafia post-operatoria; b) impedisce l’impiego della tireoglobulina come marker di malattia; c) favorisce l’espressione di eventuali foci di carcinoma occulto presente nel tessuto tiroideo residuo.
In base al livello di rischio del paziente, subito dopo l’intervento chirurgico può essere somministrato dello iodio radioattivo (radioiodio) a dosi ablative (terapia radiometabolica) al fine di distruggere l’eventuale tessuto tiroideo residuo o le eventuali metastasi.
Tuttavia, in alcuni casi a basso rischio o nel caso dei microcarcinomi di papillifero riscontrati incidentalmente dopo tiroidectomia eseguita per struma multinodulare la terapia radiometabolica può anche non essere effettuata.
In tutti gli altri casi, dopo la terapia radiometabolica va instaurata una terapia soppressiva con levotiroxina finalizzata ad abbassare i livelli di TSH e quindi a ridurre lo stimolo proliferativo su eventuali foci neoplastici residui.
A distanza di 3 mesi dall’intervento è consigliato un controllo ecografico, il dosaggio della funzione tiroidea, del TSH, della tireoglobulina e degli anticorpi anti tireoglobulina.
A distanza di 6-12 mesi è consigliabile ripetere l’ecografia del collo ed un controllo della tireoglobulina dopo stimolo con TSH ricombinante (Thyrogen).
In base agli esiti di tali accertamenti potranno rendersi necessari ulteriori trattamenti di tipo radiometabolico o chirurgico.
FOLLOW-UP
Il tumore papillare della tiroide presenta un tasso di recidiva abbastanza basso e solitamente un terzo delle recidive si verifica entro 10 anni dall’intervento e solitamente solo a livello locale.
Tuttavia sono segnalati casi di recidiva di tumore della tiroide anche dopo 40 anni dall’intervento. Pertanto, anche se il tasso di mortalità per carcinoma papillare della tiroide è più basso rispetto ad altri tumori, è necessario che il follow up del carcinoma tiroideo dopo l’intervento, duri per molti anni se non tutta la vita.
Prenota una visita specialistica endocrinologica in merito a questo argomento.
Dott. Massimiliano Andrioli
Specialista in Endocrinologia e Malattie del Ricambio
Centro EndocrinologiaOggi, Roma
viale Somalia 33A, Roma
tel/fax 0686391386
cell 3337831426
Studio EndocrinologiaOggi, Lecce
via Ruffano 4, Casarano (Lecce)
tel/fax 0686391386
cell 3337831426
Share
GIU
2011
