OSTEOPOROSI
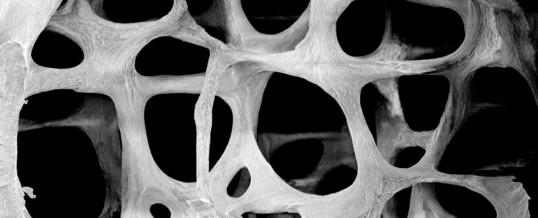
Osteoporosi significa porosità dell’osso, e la prima descrizione conosciuta di questa malattia risale addirittura ad un papiro egizio di 5.000 anni fa. Sostanzialmente nell’osteoporosi, le ossa hanno un contenuto anormalmente basso di minerali (essenzialmente, sali di calcio).
Questa alterazione della composizione provoca un indebolimento della loro struttura interna che le rende più leggere e più fragili. La parte interna delle ossa (cioè, l’osso trabecolare o spugnoso) è interessata per prima e in misura maggiore: le trabecole ossee diventano più sottili, qua e là spezzate, e gli spazi tra le trabecole si allargano. L’intera struttura, così indebolita, è meno resistente agli stress meccanici. Nell’osteoporosi avanzata, è possibile che un trauma minimo possa causare una frattura: cadere e mettere avanti le mani può causare una frattura di polso, piegarsi in avanti per raccogliere qualcosa da terra o sollevare un peso può causare una frattura vertebrale, tossire può causare una frattura delle coste, scendere male da uno scalino troppo alto può addirittura provocare una frattura di femore.
Fino a circa quaranta anni fa, l’osteoporosi non era considerata una vera patologia, ma piuttosto una conseguenza inevitabile dell’invecchiamento. Anche le fratture di femore erano essenzialmente viste come un incidente e una fatalità.
Oggi, l’osteoporosi è universalmente riconosciuta come un vera patologia, e si è capito che essa è in relazione a un gran numero di condizioni (“fattori di rischio”) e che può manifestarsi non solo negli anziani ma, in certe situazioni, a qualsiasi età.
Nella maggior parte dei casi è comunque colpisce in età avanzata. L’osteoporosi è pi frequente nelle donne: circa una donna su quattro, dopo la menopausa, avrà l’osteoporosi, mentre solo un uomo su otto, dopo i 60 anni, sarà colpito. (Prenota una visita endocrinologica).
Negli ultimi decenni, in molti paesi, l’osteoporosi è diventata sempre più frequente in relazione al maggior numero di anziani, ed è diventata una delle maggiori voci di spesa per il sistema sanitario.
Dato l’allungamento della vita media, nel futuro ci si aspettano sempre più casi di osteoporosi. Tuttavia dobbiamo essere consapevoli del fatto che, in molti casi, l’osteoporosi si potrebbe prevenire, e che esistono misure efficaci per superare queste allarmanti prospettive. È però urgente agire ora, subito, perché senza misure immediate per migliorare la prevenzione dell’osteoporosi nei giovani – misure basate essenzialmente sull’educazione a una corretta alimentazione e a un sano stile di vita – le prospettive a lungo termine sono preoccupanti.
COME SI ARRIVA ALL’OSTEOPOROSI?
L’osteoporosi è essenzialmente la conseguenza di uno squilibrio del metabolismo osseo. Una volta terminato il periodo della crescita e dello sviluppo, che ha ovviamente caratteristiche speciali, la vita dell’osso nell’adulto è basata su un ciclo continuo di riassorbimento di osso “vecchio” e formazione di osso “nuovo”. Questo ciclo è chiamato “rimodellamento” o “turnover” osseo.
Le ossa sono fatte di tre componenti principali: la matrice organica, i sali minerali, e le cellule ossee. La matrice organica è una fitta rete di fibre proteiche (collagene) che costituisce il substrato su cui si depositano i minerali, per lo più cristalli di calcio e fosfato (idrossiapatite). Anche se altamente mineralizzato, l’osso è comunque un tessuto vivo, grazie all’attività di cellule specializzate che ne assicurano quel rimodellamento o ricambio a cui abbiamo accennato sopra. Le cellule dell’osso sono principalmente di due tipi, gli osteoblasti e gli osteoclasti. Gli osteoblasti sintetizzano e depongono la matrice e preparano le condizioni per favorire la precipitazione dei sali minerali. Il loro compito è quindi la formazione di osso nuovo. Al contrario, gli osteoclasti riassorbono localmente l’osso, liberando i sali minerali in soluzione nei liquidi interstiziali e lasciando microscopiche cavità. In condizioni normali, l’osso riassorbito è rapidamente rimpiazzato da osso neoformato, per il successivo intervento degli osteoblasti. Infatti, in condizioni normali i processi di riassorbimento e di neoformazione sono sempre accoppiati, e mantengono l’osso in condizioni ottimali riparando microfratture e rinforzando la sua struttura interna lungo le linee di carico meccanico. L’attività fisica è in ogni fase della vita uno stimolo fondamentale per il rimodellamento osseo, e fa sì che esso avvenga esattamente dove è richiesto per massimizzare la robustezza dell’osso e la sua resistenza al carico. Questo è il motivo per cui le persone fisicamente attive, e con un peso maggiore, hanno ossa più robuste di quelle sedentarie o molto magre.
L’equilibrio fra il riassorbimento di osso vecchio e la deposizione di osso nuovo è la chiave della salute dell’osso.
Lo stesso meccanismo (chiamato però in questa fase “modellamento osseo”) è quello che permette la crescita e lo sviluppo dello scheletro nelle prime fasi della vita, infanzia, adolescenza, giovinezza. In questa fase, ovviamente, che può arrivare fino ai 25-30 anni di età, la formazione di osso deve superare, e di fatto supera, il riassorbimento. Le dimensioni delle varie ossa crescono, a seconda dell’età e del tipo di osso, sia in lunghezza che in spessore, e di conseguenza aumentano sia il quantitativo di minerali accumulati nello scheletro (massa minerale ossea), sia il quantitativo di minerali per unità di volume dell’osso (densità minerale ossea). (Prenota una visita endocrinologica).
Durante l’età adulta si tratta di mantenere il più possibile intatto il capitale osseo accumulato durante la fase di crescita. In condizioni normali, per molti anni i processi di riassorbimento e neodeposizione restano perfettamente bilanciati, e la massa ossea totale resta costante. Nell’età avanzata, o dopo la menopausa per le donne, o in presenza di certe condizioni o malattie, la formazione di osso non riesce più a tenere il passo con il riassorbimento: l’attività degli osteoclasti tende sempre più a prevalere sull’attività degli osteoblasti. Al disotto di certi livelli, la riduzione di massa ossea diventa clinicamente significativa. In una prima fase, meno grave, si parla di osteopenia; più avanti, quando la riduzione di minerali è diventata francamente patologica e vi è un aumentato rischio di fratture “da fragilità”, si parla di osteoporosi (1,2).
Il picco di massa ossea
Un concetto chiave è quello di “picco di massa ossea”, cioè il valore massimo del contenuto di minerali nell’osso, che si raggiunge a circa 25-30 anni di età. La sua importanza è stata pienamente riconosciuta solo in anni recenti. Il “picco di massa ossea” costituisce il valore massimo di contenuto di minerali nell’osso, quello da cui partiranno le future perdite. È intuitivo che nell’età avanzata, quando si inizia a perdere minerali ossei, se si parte da un alto livello del “picco” si avranno molti più margini, e passerà molto più tempo, prima di arrivare nelle “zone a rischio” dell’osteopenia prima e dell’osteoporosi poi, rispetto a chi parte da livelli di picco di massa ossea più bassi o addirittura già insufficienti. Quindi, più alto il picco raggiunto in giovinezza, più grande il margine di sicurezza. Più basso il picco, maggiore il rischio di arrivare precocemente all’osteoporosi.
Massimizzare il picco di massa ossea attraverso appropriati interventi educativi (corretta alimentazione, regolare attività fisica, sano stile di vita) è oggi riconosciuto come il punto chiave per la vera prevenzione dell’osteoporosi. (Prenota una visita nutrizionistica).
CAUSE
Da quanto abbiamo visto, si può già intuire che l’osteoporosi non è una patologia che ha una sola causa. Qualunque cosa che possa alterare il delicato processo di crescita e, successivamente, di mantenimento dell’osso, qualunque cosa che possa alterare la disponibilità dei minerali necessari (che ovviamente possono provenire solo dagli alimenti e dalle bevande), la mancanza di attività fisica, può alla lunga provocare osteoporosi. Ovviamente, come abbiamo appena detto, uno degli elementi chiave che decidono se e quando si arriverà all’osteoporosi è il livello del picco di massa ossea.
Le forme più comuni di osteoporosi sono l’osteoporosi postmenopausale (prenota una visita ginecologica) causata essenzialmente dalla brusca caduta della produzione di ormoni sessuali femminili (estrogeni), che normalmente mantengono il rimodellamento osseo in equilibrio inibendo l’azione degli osteoclasti, e l’osteoporosi senile, che dipende dal generale indebolimento di tutti i processi vitali, inclusa la produzione endogena di vitamina D (nella pelle, per azione dei raggi ultravioletti) e il ridotto assorbimento intestinale di calcio (3).
Altre forme di osteoporosi sono secondarie a molte malattie croniche, come l’ipertiroidismo, l’ iperparatiroidismo (prenota una visita endocrinologica) gliipogonadismi, le malattie croniche intestinali che causano malassorbimento (come la celiachia o il morbo di Crohn) (prenota una visita gastroenterologica), l’insufficienza renale cronica, o anche l’uso terapeutico a lungo termine di alcuni farmaci, come i corticosteroidi o l’eparina. Queste e altre malattie, tra cui malattie congenite come la fibrosi cistica o la distrofia muscolare di Duchenne, possono provocare osteoporosi anche nei giovani e addirittura nei bambini. Una forma particolarmente grave di osteoporosi giovanile è quella caratteristica dell’anoressia nervosa. Altre forme di osteoporosi sono determinate da anomalie genetiche dell’osso (osteogenesi imperfetta) o non hanno alcuna causa conosciuta (osteoporosi giovanile idiopatica).
Sono stati identificati molti fattori di rischio per l’osteoporosi (Tabella 1). Molti di questi non possono essere modificati, ma alcuni dipendono dallo stile di vita, dalle abitudini e dalle scelte delle persone, e quindi su questi si può intervenire (p.es. apporto alimentare di calcio, attività fisica, fumo).
DIAGNOSI
La definizione “ufficiale” di osteoporosi, secondo l’Organizzazione Mondiale della Sanità (OMS), è “una malattia scheletrica sistemica caratterizzata da bassa massa ossea e da alterazioni architetturali dell’osso, che portano a un aumentato rischio di fratture” (3).
I punti chiave devono essere brevemente spiegati. “Malattia sistemica” significa che nell’osteoporosi tutte le ossa sono colpite, anche se quelle che supportano il peso del corpo, e che sono quindi soggette al massimo sforzo, come le vertebre e il femore, sono più a rischio di fratture. “Bassa massa ossea” significa che il contenuto di minerali dell’osso (essenzialmente sali di calcio) è significativamente minore del normale. “Alterazioni architetturali” si riferisce alle alterazioni della struttura interna dell’osso, l’osso spugnoso o trabecolare, le cui trabecole si assottigliano o si spezzano, con conseguente allargamento deigli spazi intertrabecolari (da cui il termine “porosità” dell’osso). (Prenota una visita endocrinologica).
La diagnosi di osteoporosi si basa sulla misurazione del contenuto minerale osseo (BMC) e della densità minerale ossea (BMD) in particolari siti scheletrici (di solito vertebre lombari o estremità prossimale del femore). L’esame è chiamato densitometria ossea o mineralometria ossea computerizzata (MOC) . La tecnica di densitometria fino ad oggi più è detta DXA (dual X-ray absorptiometry) anche se attualmente sono disponibili metodiche più moderne che non prevedono l’impiego di radiazioni (Densitometria Ossea REMS). In casi particolari, specie in pazienti giovanissimi o per motivi di studio, si può effettuare la misurazione su tutto il corpo (“total body”). Altre tecniche sono basate sulla tomografia computerizzata (TAC) o sugli ultrasuoni (quantitative ultrasonography o QUS) e soprattuatto la Densitometria Ossea REMS.
Riguardo ai valori di BMC o BMD che definiscono l’osteoporosi, vi è consenso soltanto per le donne dopo la menopausa. In questo caso, un valore di “T-score” inferiore a – 2,5 è considerato osteoporosi. Il T-score indica di quante “deviazioni standard” il valore di BMC o BMD osservato in un soggetto è al disotto del valore medio di BMC o BMD in una popolazione di controllo, composta da soggetti sani dello stesso sesso, e giovani adulti (l’età in cui si arriva al picco di massa ossea). Un valore di T-score superiore a -1 è considerato normale, fra -1 e -2,5 è definito “osteopenia”, e un valore inferiore a -2,5 è definito osteoporosi (4,5). (Prenota una visita endocrinologica).
Per gli uomini, che per varie ragioni sono meno soggetti all’osteoporosi e generalmente vi arrivano in età più avanzata delle donne, non ci sono valori-soglia universalmente accettati, anche se oggi, la maggior parte degli studi accetta i valori di T-score definiti per le donne.
Molto più complicata è la diagnosi di osteoporosi nelle persone più giovani. Prima dei 25 anni di età (l’età della piena maturazione scheletrica), la popolazione di riferimento per il confronto del BMC/BMD deve essere non solo dello stesso sesso, ma anche della stessa età. Inoltre, negli adolescenti la fase di sviluppo puberale – che determina anche la crescita e lo sviluppo dello scheletro – è anche più importante dell’età, e si deve tener conto anche di altri fattori che possono influenzare le misurazioni e i confronti (p.es. l’altezza). In questo caso, in cui come abbiamo detto la popolazione di riferimento non è solo dello stesso sesso, ma anche della stessa età, l’indice utilizzato si chiama Z-score (la definizione è identica a quella del T-score, cambia soltanto la popolazione di riferimento). Tuttavia, non vi è consenso su valori-limite di Z-score per definire osteoporosi nei giovani, anche se la maggior parte degli specialisti di osteoporosi giovanile considera osteoporosi solo se, oltre a uno Z-score significativamente basso (inferiore a -2), si è già verificata almeno una frattura “da fragilità”, ovvero a seguito di un trauma di entità minima.
CLINICA
Di regola, le manifestazioni cliniche dell’osteoporosi sono scarse o nulle e la malattia è praticamente asintomatica. In alcuni casi, dopo aver camminato o essere stati in piedi a lungo, si può avere un mal di schiena più o meno forte, localizzato in genere nella zona lombare, che caratteristicamente passa in poco tempo sdraiandosi a letto. Si tratta probabilmente di un dolore legato alla presenza di microfratture vertebrali, troppo piccole per essere rilevabili con una radiografia. (Prenota una visita endocrinologica).
In altri casi, l’osteoporosi può essere completamente silente, finché si rivela improvvisamente con una frattura a seguito anche di un trauma minimo. Le fratture sono infatti la principale complicanza dell’osteoporosi e la sua più comune manifestazione clinica. Le fratture più comuni sono le fratture di polso (fratture di Colles), le fratture vertebrali (spesso non riconosciute, e semplicemente definite come “mal di schiena”) le fratture di coste, di omero e – più temibili di tutte – le fratture di femore.
Queste ultime di solito capitano in età più avanzata, e purtroppo possono causare la perdita della piena autosufficienza: alcuni pazienti non riescono più a camminare e devono usare la sedia a rotelle, e il 20% circa muore nei 12 mesi successivi alla frattura a causa di qualche complicanza (6).
La mancanza di segni e sintomi precoci richiede una speciale strategia per la diagnosi. Tutti i medici devono essere consapevoli dell’alta prevalenza della malattia e devono conoscere i fattori di rischio.
Nei pazienti a rischio si devono prendere misure preventive adeguate e si deve richiedere un esame densitometrico (MOC). In tutte le donne all’inizio della menopausa si dovrebbe valutare la presenza di fattori rischio, e in caso positivo, effettuare la MOC. Secondo le raccomandazioni degli esperti OMS, tutte le donne dovrebbero fare una MOC intorno ai 65 anni di età anche in assenza di fattori di rischio. Inoltre, in particolare, quando si scopre la presenza di osteoporosi in un paziente ancora “giovane” (donne non ancora in menopausa, uomini sotto i 50 anni), è necessario fare tutte le indagini per scoprire la causa della malattia. Molto spesso, nei soggetti più giovani, trattare correttamente la malattia primitiva (p.es. instaurando una dieta rigorosamente priva di glutine nella celiachia, correggendo uno squilibrio ormonale) può portare a un miglioramento o addirittura a una risoluzione dell’osteoporosi. (Prenota una visita endocrinologica).
PREVENZIONE E TERAPIA
In molti casi, l’osteoporosi potrebbe essere prevenuta prendendo misure appropriate prima della sua comparsa. L’osteopenia deve sempre essere considerata come un segnale d’allarme. Indipendentemente dall’età, i soggetti affetti da certe malattie croniche o quelli in terapia corticosteroidea cronica sono ad alto rischio di sviluppare osteoporosi e devono sempre essere consigliati o trattati adeguatamente.
La prevenzione più efficace comincia in giovane età, possibilmente prima della pubertà, ed è volta a massimizzare il picco di massa ossea. Dopo la fine del periodo di sviluppo scheletrico, le misure di prevenzione sono solo mirate a mantenere la massa ossea acquisita, e nell’età avanzata, a ridurre o rallentare l’inevitabile perdita di massa ossea.
La prevenzione dell’osteoporosi si basa su tre misure chiave: adeguata assunzione di calcio, normale metabolismo della vitamina D, moderata ma regolare attività fisica (7).
L’assunzione raccomandata di calcio è raramente rispettata in qualunque paese. Per esempio, negli USA solo 1 su 10 fra le donne di età fino a 70 anni assume la dose raccomandata, e solo 1 su 100 oltre i 70 anni. Fra gli uomini di qualsiasi età, solo circa 1 su 4 assume la dose raccomandata di calcio. Molti studi in diversi paesi hanno evidenziato che anche i bambini e gli adolescenti ne assumono molto meno della quantità raccomandata. Questo è un punto chiave per la prevenzione dell’osteoporosi, e queste carenze dovrebbero essere corrette. Se è impossibile modificare la dieta, si possono usare supplementi di calcio, per raggiungere l’apporto ottimale di calcio (Tabella 2).
La vitamina D (colecalciferolo) è essenzialmente sintetizzata nella pelle per azione dei raggi UV-B della luce solare su un precursore chiamato 7-deidrocolesterolo. La vitamina D è presente solo in minime quantità nei cibi, ma in molti paesi alcuni cibi (p.es. il latte) sono regolarmente “fortificati” con piccole dosi di vitamina D. Indipendentemente dall’origine, la vitamina D è attivata nell’organismo in due passi successivi, il primo nel fegato e il secondo nel rene, che rispettivamente trasformano il colecalciferolo nei suoi metaboliti attivi, 25-OH colecalciferolo (calcifediolo) e 1,25(OH)2 colecalciferolo (calcitriolo).
Salvo che alle latitudini estreme, una buona esposizione al sole (anche indiretto, ma all’aria aperta, dato che le radiazioni UV non passano attraverso i vetri) assicura una sufficiente disponibilità di vitamina D. L’insufficienza epatica o renale cronica può portare a una diminuita attivazione, pertanto in questi caso devono essere prese misure specifiche. Le persone anziane, tuttavia, hanno molto spesso una sintesi ridotta di vitamina D, in parte per ragioni fisiologiche in parte per la minore esposizione al sole. Una carenza di vitamina D è molto frequente negli anziani, e dovrebbe sempre essere indagata misurando i livelli di 25-OH vitamina D nel sangue. Se presente, deve essere corretta con supplementi: oggi negli anziani si usano spesso i metaboliti attivi piuttosto che la vitamina D nativa (8-10). (Prenota una visita endocrinologica).
L’attività fisica è naturalmente raccomandata ad ogni età, e deve essere adeguata all’età. Le persone anziane, particolarmente se affette da osteoporosi, dovrebbero evitare ogni attività che determina un eccessivo stress per l’osso, o che implica un rischio di cadute. Camminare di buon passo 30 minuti al giorno, 5 giorni alla settimana, è sufficiente per stimolare il rimodellamento osseo e mantenere un osso sano.
Questi tre punti (calcio, vitamina D, attività fisica) sono anche le basi non solo della prevenzione, ma anche del trattamento dell’osteoporosi (11). In aggiunta, si dovrebbe usare un farmaco specifico. La scelta di farmaci efficaci si sta espandendo rapidamente. Attualmente, sono disponibili diversi bisfosfonati (alendronato, risedronato, neridronato, ibandronato, clodronato, etc.), che sono anche i farmaci più usati; il raloxifene, un analogo degli estrogeni con attività specifica sui recettori ossei, usato solo in donne post-menopausali; il ranelato di stronzio; il teriparatide (frammento attivo dell’ormone paratiroideo) e l’ormone paratiroideo intatto; e inoltre gli estrogeni (usati per la terapia ormonale sostitutiva nella menopausa) e la calcitonina (meno efficace e oggi raramente usata).
Il bersaglio della maggior parte di questi farmaci, in particolare i bisfosfonati, sono gli osteoclasti, e il fine è di inibire il processo di riassorbimento osseo e riportarlo in equilibrio con la formazione. I relativamente nuovi ranelato di stronzio, teriparatide e ormone paratiroideo meritano qualche ulteriore precisazione. Il ranelato di stronzio è un analogo del calcio, rapidamente assorbito nell’osso: esso inibisce gli osteoclasti e stimola gli osteoblasti, per cui l’equilibrio del rimodellamento osseo si sposta verso la formazione. L’ormone paratiroideo è il principale ormone attivo sull’osso, e il teriparatide (il suo frammento attivo) e l’ormone paratiroideo intatto sono oggi disponibili come farmaci. La loro azione è molto complessa e il loro utilizzo deve esser fatto solo da medici esperti di metabolismo osseo, e sotto un continuo controllo medico. L’azione immediata del paratormone è la liberazione di calcio dall’osso per aumentare il livello di calcemia: nel fare ciò, il paratormone stimola l’intero processo di turnover osseo, e se usato correttamente e somministrato in modo pulsatile (una singola somministrazione al giorno), è in grado di far prevalere l’attività osteoblastica (formazione) su quella osteoclastica (riassorbimento), determinando così un aumento di massa ossea (14).
A tutt’oggi, non abbiamo ancora una cura risolutiva dell’osteoporosi. Nessuno di questi farmaci è in grado di risolvere completamente l’osteoporosi e di riportare un osso osteoporotico alla normalità. Essi possono soltanto rallentare, arrestare la progressione della malattia, o al massimo consistere recuperi parziali della densità ossea, e devono essere prese per lungo tempo. Solo teriparatide e ormone paratiroideo devono essere usati per un periodo limitato. L’effetto più importante di tutti questi farmaci è comunque la riduzione del rischio di fratture, che si ottiene indipendentemente dall’aumento di massa ossea.
CONCLUSIONI
Negli ultimi decenni, in molti paesi, l’osteoporosi è diventata sempre più frequente in relazione al crescente numero di persone anziane, ed è diventata una delle principali voci di spesa per i servizi sanitari. Dato che la vita media si è allungata, in futuro ci si aspetta ancora un maggior numero di casi di osteoporosi.
È quindi importantissimo essere pienamente consapevoli che in molti casi l’osteoporosi si può prevenire e che è necessario intraprendere azioni efficaci per contrastare le attuali preoccupanti tendenze. La prevenzione deve essere mirata soprattutto ai bambini e agli adolescenti, e si deve agire subito, perché senza un significativo miglioramento della prevenzione nei giovani le prospettive a lungo termine sono veramente preoccupanti.
Dott.ssa Maria Luisa Bianchi
Bibliografia
1. Sambrook P, Cooper C. Osteoporosis. Lancet 2006;367:2010-8.
2. Genant HK, et al. Interim report and recommendations of the World Health Organization task-force for osteoporosis. Osteoporos Int 1999;10:259-264.
3. Consensus Development Conference. Diagnosis, prophylaxis and treatment of osteoporosis. Am J Med 1993;94: 646-650.
4. World Health Organization. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Technical Report Series 843. Geneva, Switzerland: World Health Organization, 1994.
5. Marshall D, Johnell O, Wedel H. Meta-analysis of how well measures of bone mineral density predict occurrence of osteoporotic fractures. BMJ 1996;312:1254-9.
6. Cooper C, Campion G, Melton LJ III. Hip fractures in the elderly: a world-wide projection. Osteoporos Int 1992;2:285-289.
7. Royal College of Physicians. Osteoporosis. Clinical guidelines for prevention and treatment. London: Royal College of Physicians of London, 1999.
8. Shea B, Wells G, Cranney A, et al. Meta-analysis of calcium supplementation for the prevention of postmenopausal osteoporosis. Endocr Rev 2002, 23: 552-559.
9. Boonen S, Vanderschuerene D, Haemtjens P, Lips P. Calcium and vitamin D in the prevention and treatment of osteoporosis – a clinical update. J Intern Med 2006, 259:539-552.
10. Daly RM, Brown M, Bass S, et al. Calcium- and vitamin D3-fortified milk reduces bone loss at clinically relevant skeletal sites in older men: a 2-year randomized controlled trial. J Bone Miner Res 2006, 21:397-405.
11. Lock CA, Lecouturier J, Mason JM, Dickinson HO. Lifestyle interventions to prevent osteoporotic fractures: a systematic review. Osteoporos Int 2006;17:20-8.
12. Cranney A, Guyatt G, Griffith L, et al. Meta-analysis of therapies for postmenopausal osteoporosis. IX: Summary of meta-analyses of therapies for postmenopausal osteoporosis. Endocrinol Rev 2002;23;570-578.
13. McCarus DC. Fracture prevention in postmenopausal osteoporosis: a review of treatment options. Obstet Gynecol Surv.2006;61:39-50.
14. Gass M, Dawson-Hughes B. Preventing osteoporosis-related fractures: an overview. Am J Med 2006;119(4 Suppl 1):S3-S11.
LUG
2011
